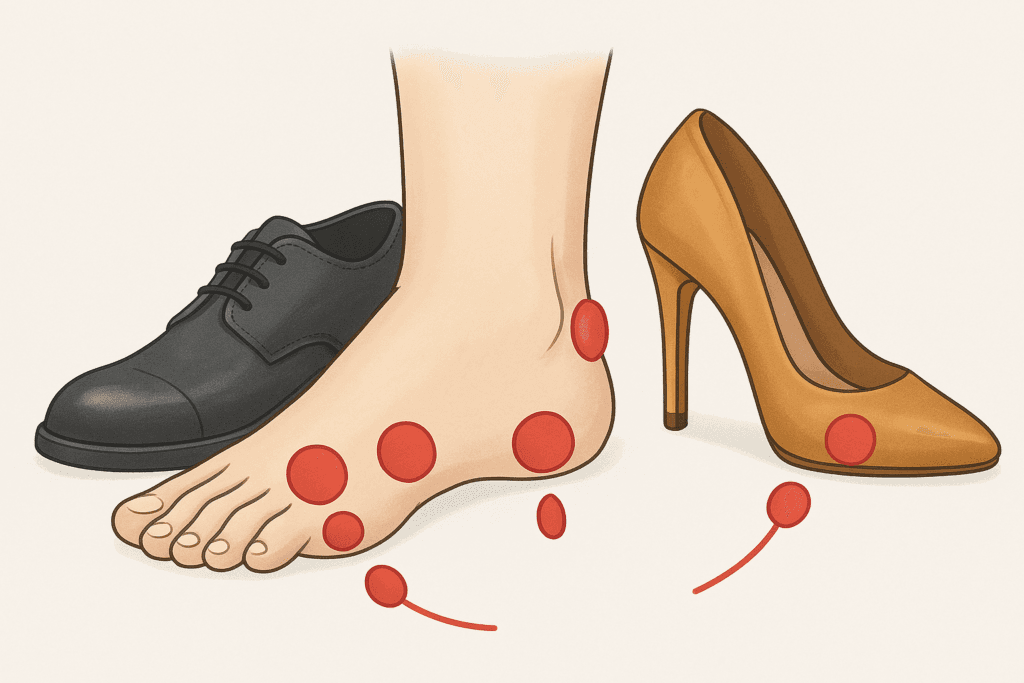
Introduction : Comprendre les bursites du pied
Les douleurs au pied sont fréquentes, mais lorsqu’elles deviennent persistantes et localisées, il est essentiel d’en comprendre l’origine. Parmi les causes possibles, les bursites du pied occupent une place importante, bien que souvent méconnue.
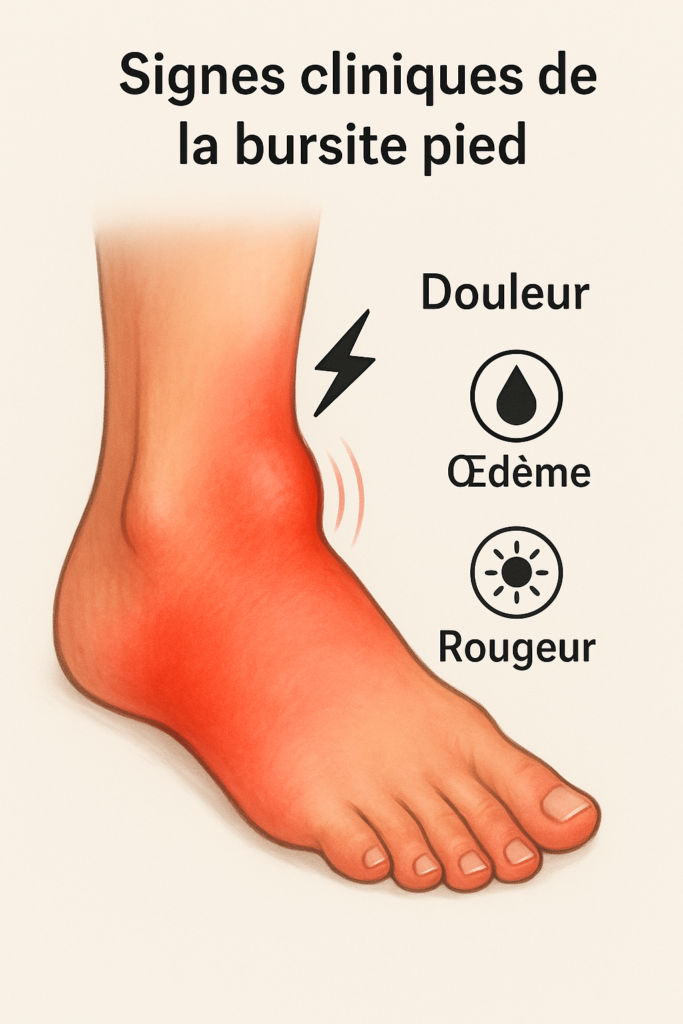
Pour rappel, une bursite correspond à l’inflammation d’une bourse séreuse, une petite poche contenant du liquide synovial, située entre deux structures anatomiques pour réduire les frottements. Par conséquent, lorsqu’une bourse est soumise à des contraintes excessives – frottements, pression ou surmenage – elle s’enflamme, provoquant douleur, gonflement et gêne fonctionnelle.
Ainsi, le pied, avec sa complexité anatomique et son rôle porteur, devient une zone à risque élevé. En effet, différentes bursites peuvent apparaître selon la localisation, les appuis ou encore certaines pathologies comme le diabète ou les déformations du pied.
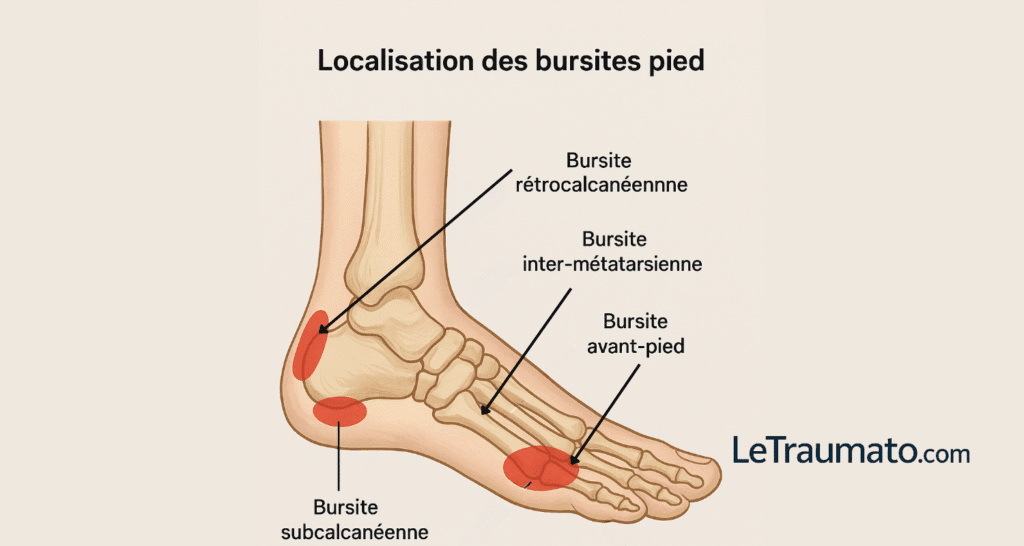
Table des matières
- Introduction : Comprendre les bursites du pied
- 1. Bursite rétrocalcanéenne : douleur derrière le talon
- 2. Bursite subcalcanéenne (pré-achilléenne) : douleur sous le tendon d’Achille
- 3. Bursite inter-métatarsienne : douleur entre les orteils
- 4. Bursite de l’avant-pied : hallux valgus et douleur inflammatoire
- 5. Bursite plantaire sous-métatarsienne : douleur à l’appui antérieur
- 6. Bursite juxta-malléolaire : inflammation près de la cheville
- 7. Bursite sous-cuboïdienne : douleur latérale plantaire méconnue
- 8. Bursite et déformation de Charcot : complication sévère chez le diabétique
- 9. Bursite chez le diabétique : ulcères et inflammation sous-jacente
- 10. Bursite post-traumatique ou frictionnelle : chaussures et microtraumatismes
- Diagnostic et examens utiles des Bursites du pied
- Prise en charge globale des bursites du pied
- Comment reconnaître et soulager une bursite du pied ?
- FAQ : Bursites pied
- Conclusion : Ne négligez pas les bursites du pied
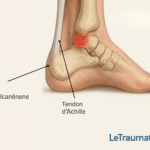
1. Bursite rétrocalcanéenne : douleur derrière le talon
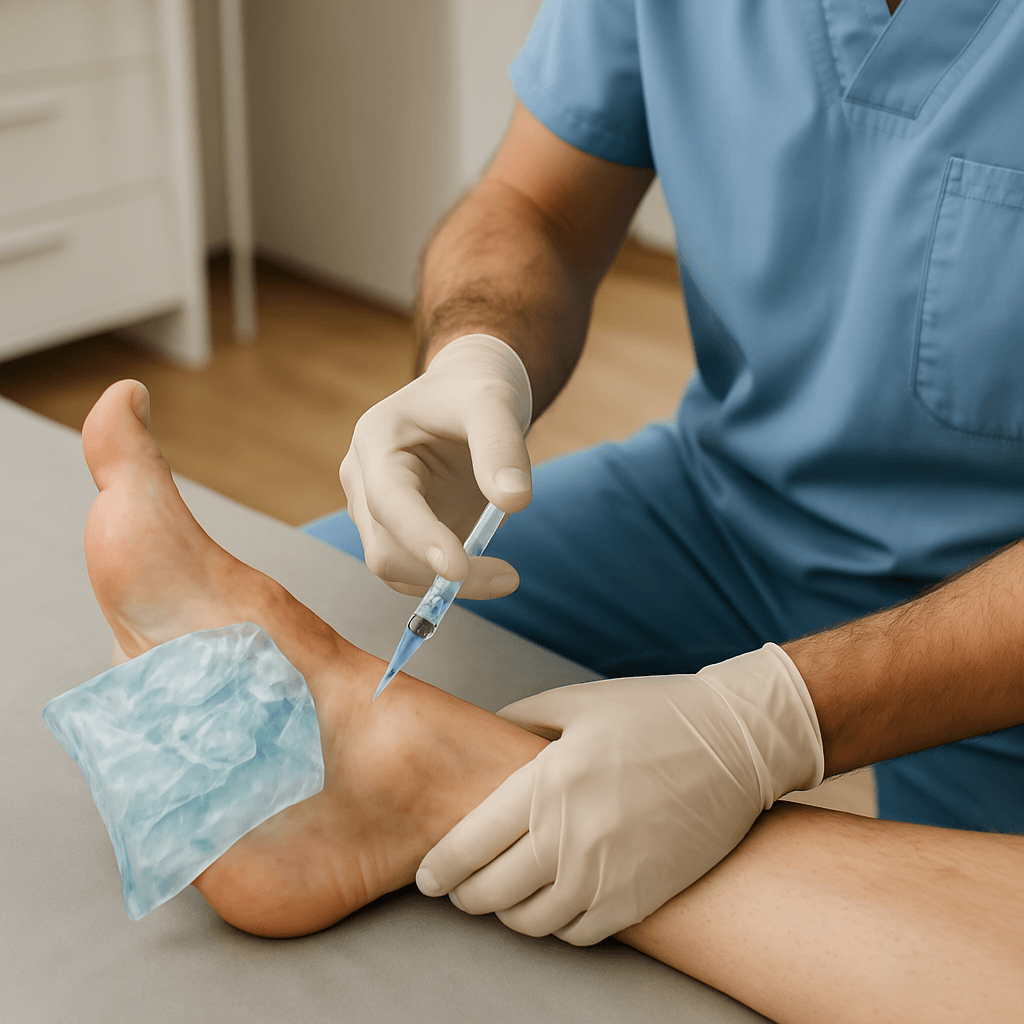
La bursite rétrocalcanéenne se situe entre le tendon d’Achille et l’os du talon (calcanéum). Elle est fréquente chez les coureurs, les danseurs, mais aussi les personnes portant des chaussures rigides.
Causes fréquentes :
- Pression répétée contre l’arrière du talon
- Déformation osseuse (excroissance de Haglund)
- Tendinopathie achilléenne chronique
Signes cliniques :
- Douleur postérieure, aggravée à la marche
- Gonflement palpable à l’arrière du talon
- Rougeur et sensibilité locale
Traitement :
- Application de glace et repos relatif
- Port de chaussures à contrefort souple
- Étirements du tendon d’Achille
- Infiltration cortisonique si inflammation persistante
👉 Pour en savoir plus en détail sur les causes, symptômes et traitements, consultez notre article complet dédié à la bursite rétro calcanéenne
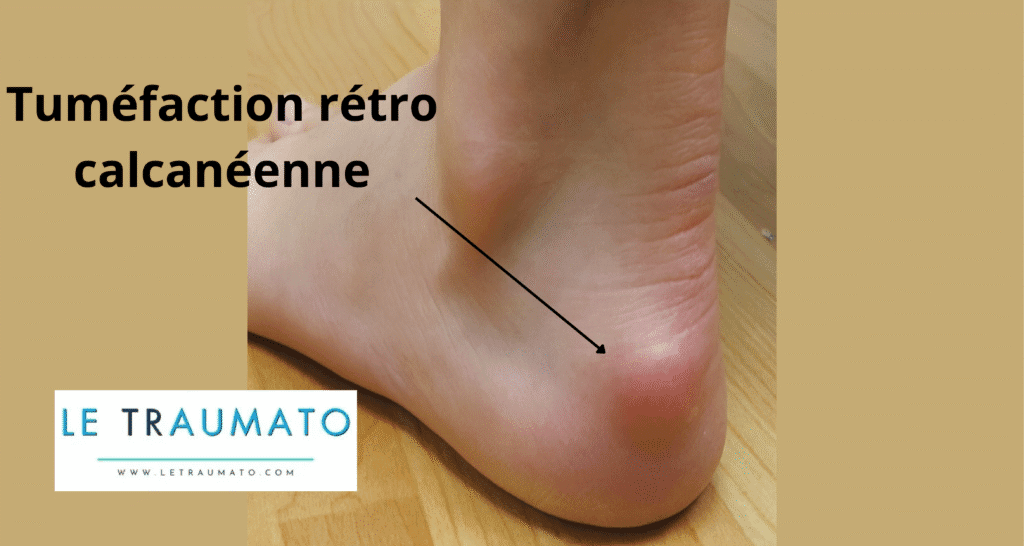
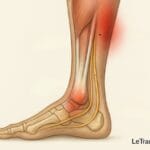
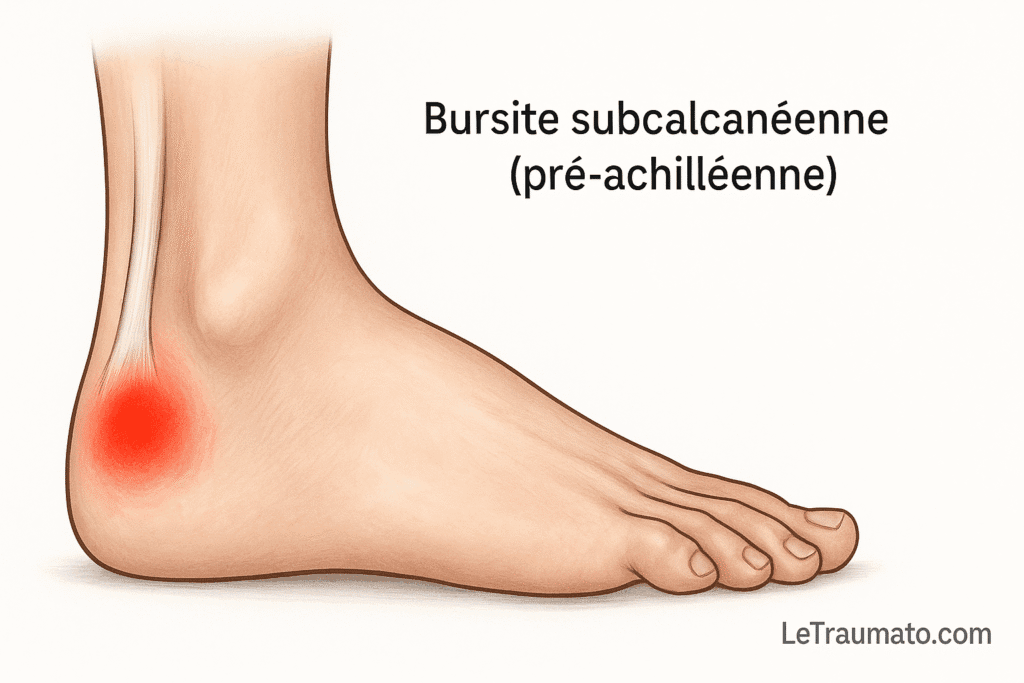
2. Bursite subcalcanéenne (pré-achilléenne) : douleur sous le tendon d’Achille
Située sous le tendon d’Achille, cette bursite est souvent confondue avec une tendinite. Toutefois, elle se distingue par une localisation plus basse et une douleur centrée sous le talon.
En cause :
- Impact répétitif du talon
- Sports d’endurance ou de sauts
- Mauvais chaussage
Manifestations :
- Douleur localisée antérieurement au tendon
- Raideur matinale
- Sensibilité à la pression postérieure
Prise en charge :
- Modification des activités sportives
- Semelles d’amortissement
- Kinésithérapie ciblée
👉 Pour en savoir plus sur les causes, symptômes et traitements de cette affection, découvrez notre article complet sur la bursite subcalcanéenne.
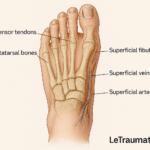
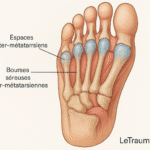
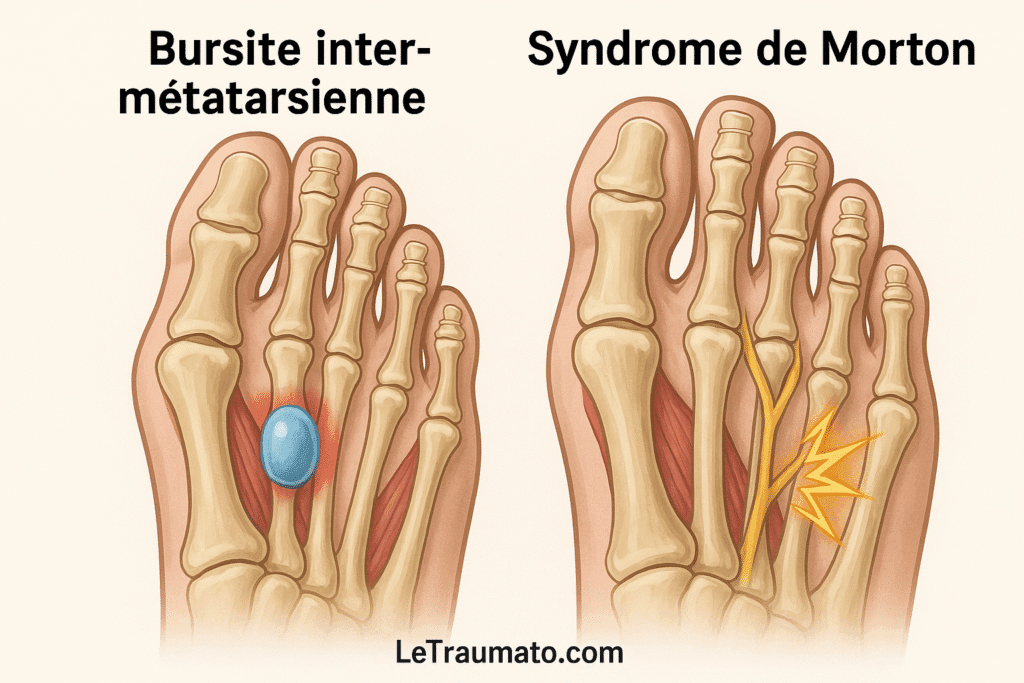
3. Bursite inter-métatarsienne : douleur entre les orteils
Elle affecte les bourses entre les têtes métatarsiennes, principalement entre le 2e et 3e espace interdigital. Elle est parfois associée à un névrome de Morton.
Facteurs déclenchants :
- Chaussures étroites à talons
- Appuis antérieurs exagérés
- Déformations des orteils
Symptômes :
- Douleur en marchant, à type de brûlure
- Sensation de corps étranger entre les orteils
- Réveil nocturne possible
Options thérapeutiques :
- Port de chaussures larges
- Semelles avec soutien métatarsien
- Infiltration locale sous contrôle échographique
👉 Retrouvez plus de détails sur les symptômes et les solutions adaptées dans notre article dédié à la bursite inter-métatarsienne.
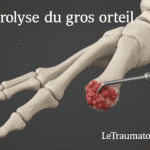
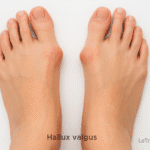
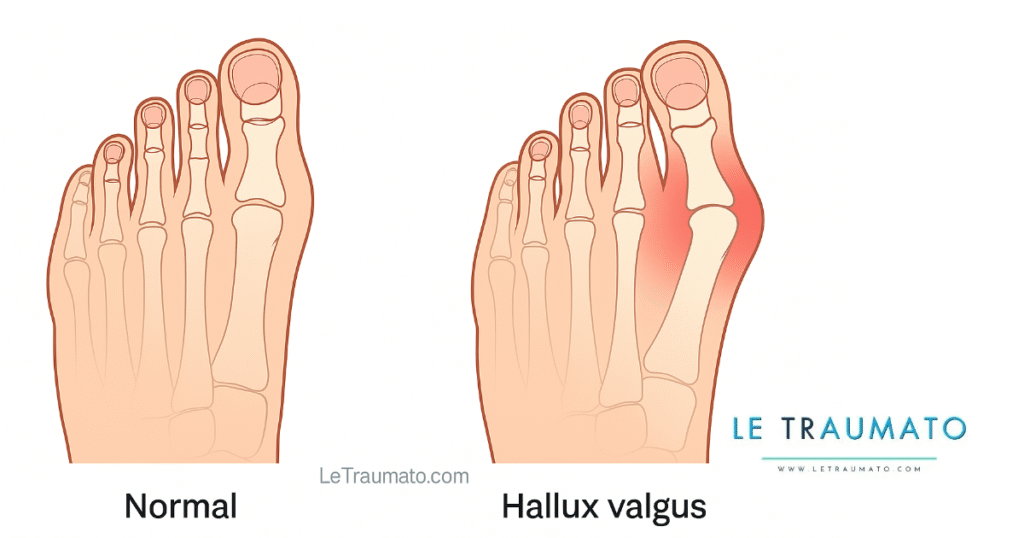
4. Bursite de l’avant-pied : hallux valgus et douleur inflammatoire
L’hallux valgus, ou “oignon”, favorise l’apparition d’une bursite sur le côté du gros orteil. En effet, la pression latérale constante entraîne une réaction inflammatoire locale.
Signes typiques :
- Rougeur et gonflement au niveau de l’articulation MTP
- Douleur avec certaines chaussures
- Gêne esthétique et fonctionnelle
Traitement :
- Orthèse nocturne correctrice
- Adaptation du chaussage
- En cas d’échec : chirurgie correctrice
Un hallux valgus, souvent appelé “oignon”, peut favoriser ou aggraver l’apparition d’une bursite au niveau de l’avant-pied. Cette déformation entraîne une pression latérale excessive sur l’articulation du gros orteil, provoquant rougeur, gonflement et douleur, surtout avec des chaussures étroites.
👉 Pour mieux comprendre cette pathologie, ses causes et les différentes options de traitement, je vous invite à consulter notre article complet sur le sujet : hallux valgus.
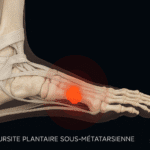
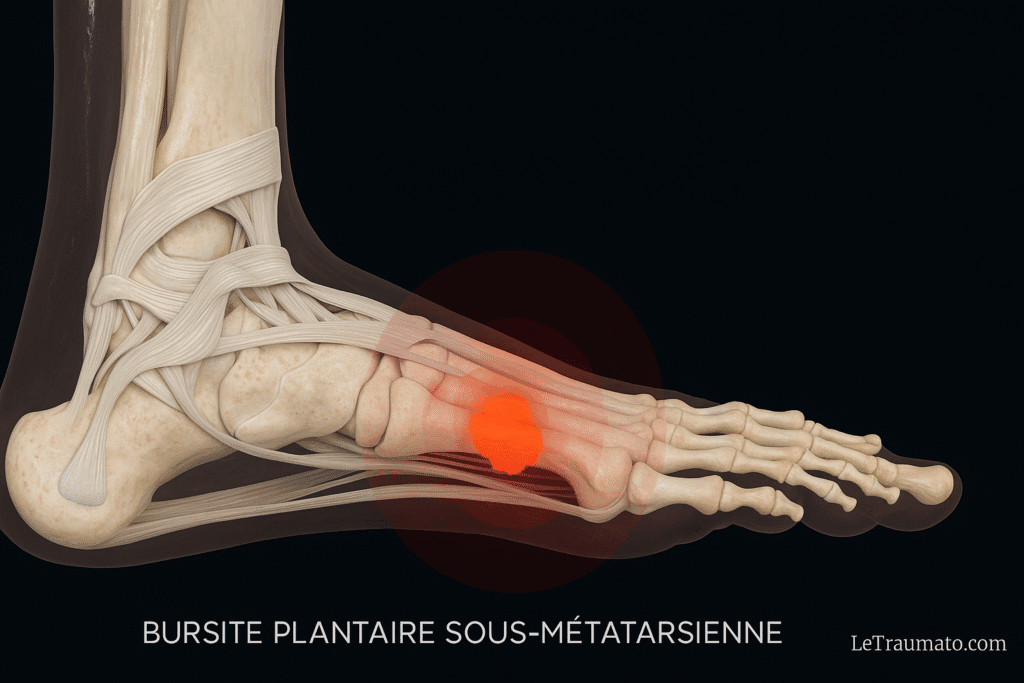
5. Bursite plantaire sous-métatarsienne : douleur à l’appui antérieur
Touchant les bourses situées sous les têtes métatarsiennes, cette bursite est fréquente chez les sportifs, les personnes âgées et celles avec un pied creux.
Causes :
- Hyperpression plantaire
- Perte de l’amortissement graisseux plantaire
- Chaussures fines et rigides
Symptômes :
- Douleur sous la plante à la marche
- Œdème localisé
- Sensibilité à la palpation
Traitement :
- Semelles de décharge
- Kinésithérapie pour redistribution des appuis
- Éviction temporaire de l’activité physique
👉 Pour approfondir ce tableau clinique et connaître les options de prise en charge, consultez notre guide dédié à la bursite plantaire sous-métatarsienne.
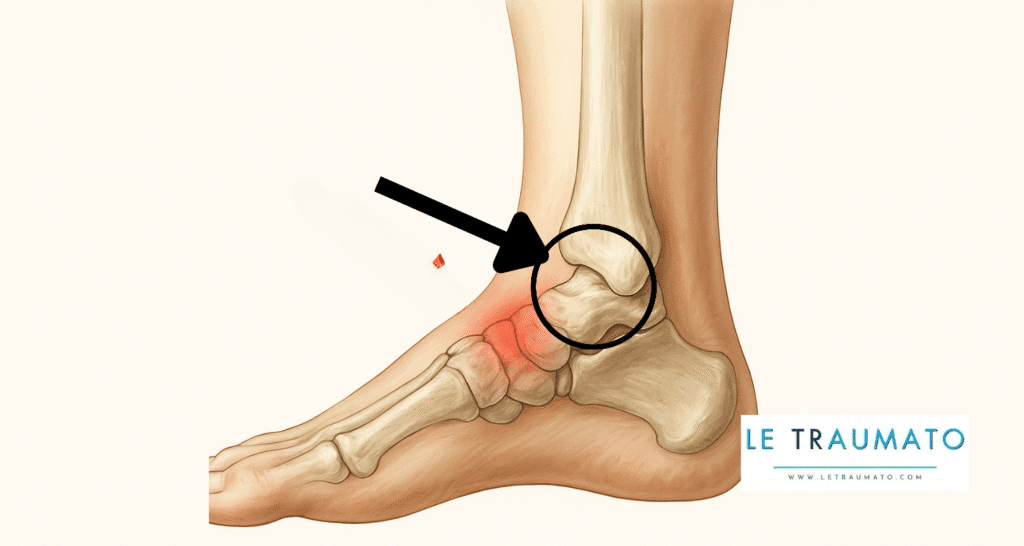
6. Bursite juxta-malléolaire : inflammation près de la cheville
Elle survient au niveau des malléoles, surtout chez les patients allongés longuement sur le côté, ou en cas de chaussures montantes mal ajustées.
Signes :
- Tuméfaction arrondie et douloureuse
- Douleur à la palpation de la malléole
- Possible surinfection cutanée
Gestion :
- Pansements protecteurs
- Modification du chaussage
- Éventuelle ponction ou antibiothérapie
L’inflammation de la bourse près de la malléole — qu’on appelle bursite juxta-malléolaire — peut survenir suite à une pression prolongée, des frottements répétés ou un chaussage inadapté, provoquant douleur, chaleur et gonflement localisé.
👉 Pour une présentation détaillée des symptômes, des examens diagnostiques et des traitements efficaces, nous vous recommandons la lecture de l’article dédié : Bursite juxta-malléolaire.
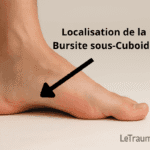
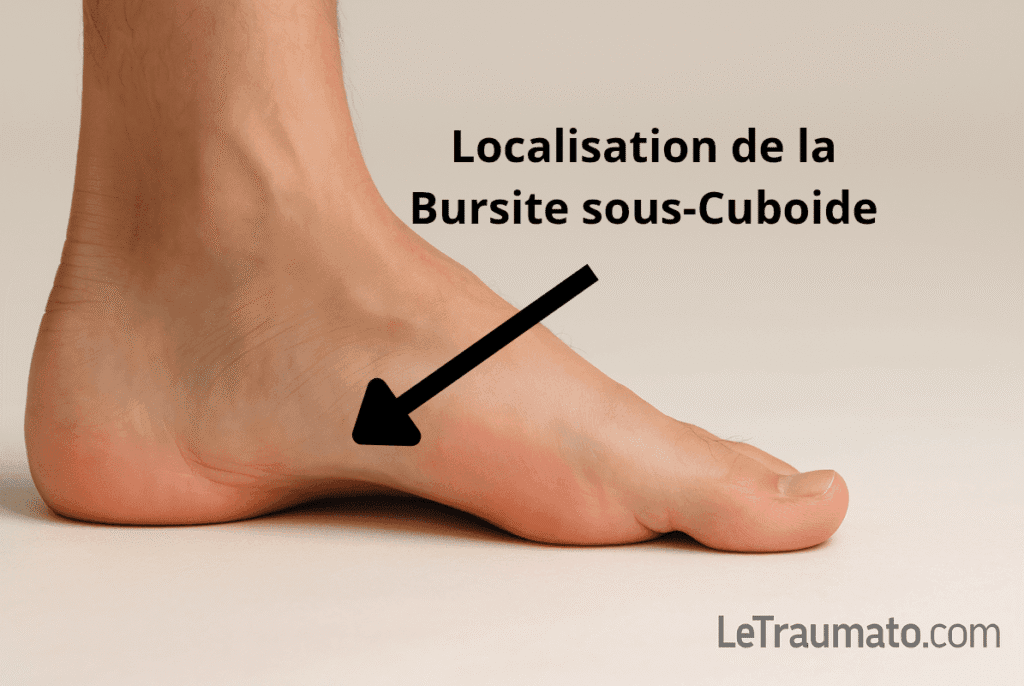
7. Bursite sous-cuboïdienne : douleur latérale plantaire méconnue
Moins fréquente, elle est souvent sous-diagnostiquée. La douleur est latérale, profonde, et parfois confondue avec une pathologie articulaire.
Diagnostic :
- IRM pour visualiser l’inflammation
- Douleur à la marche ou à la palpation plantaire externe
Traitement :
- Appui déchargé
- Semelles personnalisées
- Étirements des fibulaires latéraux
👉 Pour en savoir plus en détail sur les causes, symptômes et traitements, consultez notre article complet dédié à la bursite sous cuboidienne.
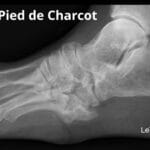
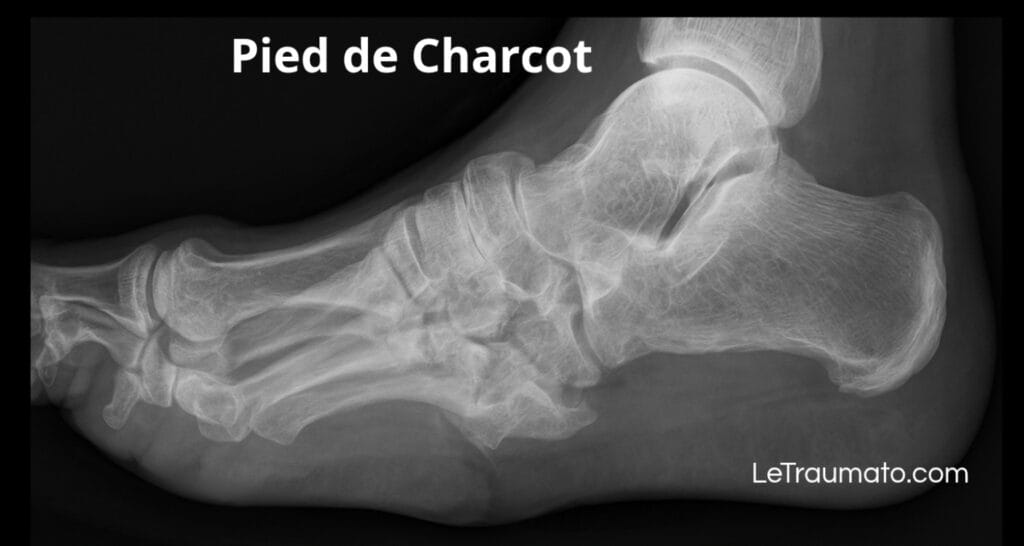
8. Bursite et déformation de Charcot : complication sévère chez le diabétique
Le pied de Charcot entraîne une désorganisation du pied. Les zones de pression anormales causent des bursites profondes et des ulcères.
Risques élevés :
- Ostéite
- Infection chronique
- Amputation en cas de retard de prise en charge
Prise en charge :
- Immobilisation stricte (plâtre de contact total)
- Décharge absolue
- Coordination avec diabétologue et orthopédiste
👉 « Pour comprendre les complications graves pouvant survenir chez le patient diabétique, découvrez notre dossier complet sur le pied de Charcot en cliquant ici. »
9. Bursite chez le diabétique : ulcères et inflammation sous-jacente
Même sans Charcot, un patient diabétique peut développer une bursite profonde sous un ulcère chronique, souvent méconnue.
À surveiller :
- Zone d’appui plantaire avec rougeur
- Infection locale
- Échographie ou IRM pour visualiser la bourse
Traitement :
- Décharge rigoureuse
- Soins de plaie spécialisés
- Antibiothérapie adaptée

10. Bursite post-traumatique ou frictionnelle : chaussures et microtraumatismes
Très fréquente dans la population générale, elle est causée par :
- frottements répétés,
- chocs directs,
- pression mécanique constante.
Exemples :
- Bursite dorsale causée par un lacet
- Bursite postérieure après une randonnée
Prévention et soins :
- Chaussures confortables
- Compresses froides après l’effort
- Crèmes anti-inflammatoires locales
Diagnostic et examens utiles des Bursites du pied
Outils indispensables :
- Échographie pour confirmation rapide
- IRM en cas de doute ou atteinte profonde
- Ponction avec analyse si infection suspectée
Différentiels à écarter :
- Arthrite inflammatoire
- Névrome de Morton
- Fasciite plantaire
- Tumeurs bénignes (kystes, lipomes)
Prise en charge globale des bursites du pied
Conduite à tenir :
- Identifier la cause (chaussures, déformation, surcharge)
- Repos et glace
- Médication anti-inflammatoire (par voie orale ou infiltration)
Orthopédie :
- Semelles orthopédiques adaptées
- Chaussures thérapeutiques
- Correction posturale
Kinésithérapie :
- Étirements musculaires
- Renforcement plantaire
- Travail proprioceptif
Chirurgie (rare) :
- Si bursite réfractaire
- En cas de déformation osseuse ou récidive
Comment reconnaître et soulager une bursite du pied ?
Suivez ces étapes simples pour identifier une bursite du pied et la traiter efficacement. Cela vous permettra de réduire la douleur et d’éviter les complications.
Étapes à suivre :
- Identifier la douleur
Localisez précisément la zone douloureuse (talon, plante, orteils, malléole, etc.)
Observez les signes : rougeur, chaleur, gonflement - Analyser les causes potentielles
Vérifiez vos chaussures (serrées, rigides ?)
Notez toute activité inhabituelle (longue marche, sport intensif, choc) - Adoptez les bons gestes
Mettez le pied au repos
Appliquez du froid 2 à 3 fois par jour
Portez des chaussures larges et confortables - Consultez un professionnel de santé
Médecin généraliste, podologue ou orthopédiste
Bilan clinique et imagerie (échographie, IRM) - Suivez un traitement adapté
Anti-inflammatoires, semelles, kinésithérapie
Infiltration ou chirurgie si nécessaire
FAQ : Bursites pied
C’est une inflammation d’une bourse séreuse provoquant douleur, rougeur et gonflement.
Frottement des chaussures, pression prolongée, microtraumatismes répétés ou déformations du pied.
Par un examen clinique, complété souvent par une échographie ou une IRM.
Oui, surtout en cas d’ulcères plantaires ou de déformation de Charcot.
Le traitement inclut du repos, des compresses froides, des semelles orthopédiques, des anti-inflammatoires ou parfois une infiltration cortisonique.
Oui, dans la majorité des cas. Un traitement précoce permet souvent une guérison complète sans chirurgie.
Elle résulte d’un excès de frottement ou de pression sur une bourse, causant son inflammation.
Elle est due à une surcharge sous les têtes métatarsiennes, souvent liée à un pied creux, une perte du coussinet graisseux ou des chaussures inadaptées.
Repos, glace, semelles, médicaments anti-inflammatoires, kinésithérapie, voire chirurgie dans les cas graves.
Oui, avec des chaussures adaptées, un bon appui plantaire, et en évitant les surcharges mécaniques.
Conclusion : Ne négligez pas les bursites du pied
En somme, les bursites du pied sont diverses et parfois subtiles. Cependant, leur reconnaissance rapide et leur prise en charge adaptée permettent d’éviter les douleurs chroniques et les complications graves, notamment chez les patients diabétiques.
Dès lors que vous ressentez une gêne localisée, un gonflement ou une douleur à l’effort, consultez un professionnel. Un diagnostic précoce est la clé d’un traitement efficace.
👉 Vous avez des douleurs articulaires ou une question sur votre pathologie? Écrivez-moi directement à l’adresse suivante : [email protected] Je vous répondrai personnellement sous 24 à 48h avec des conseils adaptés à votre situation.
Références scientifique
1. Todorov P., Mekenyan L., Levterova B., Batalov A. Gruberi bursitis in rheumatic patients with foot and ankle pain: a retrospective sonographic study. Frontiers in Medicine. 2025, Volume 12. *
2. Larsen SB., et al. Morton’s Neuroma or Intermetatarsal Bursitis — A Prospective Study. Diagnostics. 2025;15(11):1339. *